利用好细分组方案
把它变成一个可以查询分组情况的字典
DRG系列解读
曾经我们都以为DRGs分组方案是个“黑箱”,只能将病案首页信息放进去,得到一个分组的结果,却无法知道这个“黑箱”具体如何将病例分到不同的组里面去,尤其是对于并发症与严重并发症的判定,我们一直百思不得其解,现如今,让我们一起打开“黑箱”,看看分组器里的“零件”是怎么转动的吧
细分组方案 相对于 ADRG分组方案 有什么变化?
主要变化:增加了MCC/CC,扩展了ADRG组
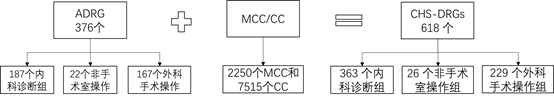
CHS-DRGs细分组方案是由前期376个ADRG组加上扩展的MCC/CC表形成的。那么什么是MCC/CC?
MCC:严重并发症或合并症(Major Complication or Comorbidity, MCC)
CC:并发症或合并症 (Complication or Comorbidity, CC)
MCC/CC是从何而来的呢?
根据最新的细分组方案1.0, “以线性回归控制病例的性别、年龄、入院途径、离院方式等因素后,观测病例的并发症或合并症(用病例的其他诊断来标记)对医疗费用的影响,选出导致医疗费用增长超过20%的并发症或合并症。然后,将这些明显增加费用的并发症或合并症按照其影响程度高低进行排序。最后,按照黄金分割原则,将对医疗费用影响最大的前38.2%的疾病列为“严重并发症或合并症(MCC)”,另外的61.8%列为“并发症或合并症(CC)”。将计算结果提交专家组进行讨论,并根据专家意见进行修订。”
通俗地讲:国家已经依照全国的医疗大数据,根据并发症对费用影响的情况,将影响较大的其他诊断列为并发症或合并症,并且再次按照影响程度分成了MCC和CC,并且这些都是经过专家讨论的,具有很强的权威性。因此,细分组方案中给出的9765个MCC/CC,均是对主诊有“辅助”意义的其他诊断。
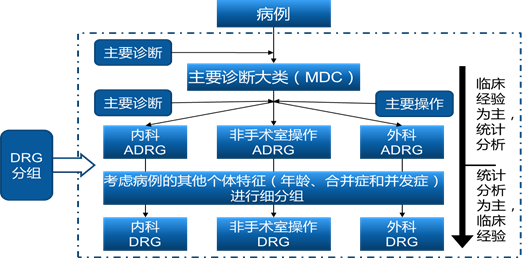
按照CHS-DRG的分组原则,对于一例符合入组条件的有诊断有手术的病例,可以根据其主诊/主操作查询到入的ADRG组,再根据其他诊断,通过MCC/CC表找到具体归入的DRG组,因此,目前的《细分组方案》已经可以当做一个比较实用的字典来使用了。
举个例子
某患者的诊断与手术操作情况如下:
主要诊断:急性ST段抬高型心肌梗死
其他诊断:高血压3级(极高危)
手术操作:无
首先根据主要诊断【I21.300x004急性 ST 段抬高型心肌梗死】查到其所属MDC
-【MDCF循环系统疾病及功能障碍】,由于没有操作,则再查到该诊断所属ADRG组
-- ADRG【FR2急性心肌梗死】,再查其他诊断“I10.x05-高血压Ⅲ期”,是否属于并发症
---CC表中有该诊断,再查看对应的排除表7-80:
----无I21.300x004出现,因此该病历所属DRG组为:
-----【FR23 急性心肌梗死,伴并发症或合并症】
再举个例子
某患者的诊断与手术操作情况如下:
主要诊断:不稳定性心绞痛
其他诊断:高血压3级(极高危)
手术操作:单根导管的冠状动脉造影术
首先根据主要诊断【I20.000不稳定性心绞痛】查到所属MDC
-【MDCF循环系统疾病及功能障碍】,由于有操作,根据“手术>操作>诊断”的原则,查到“88.5500-单根导管的冠状动脉造影术”属于的ADRG组
--ADRG【FB1心脏辅助系统植入】,再查其他诊断“I10.x05-高血压Ⅲ期”,所属ADRG组
---CC表中有该诊断,再查看对应的排除表7-80:
----无I21.300x004出现,因此该病例所属DRG组为:
----【FB19心脏辅助系统植入】(由于FB1这个ADRG组未区分CC,所以,该病例属于【FB19心脏辅助系统植入】,如果区分CC与MCC,则可能会分到伴CC组)
按照以上方法,《细分组方案1.0》完全可以成为查询病例入组情况的字典(当然在没有RW信息的前提下查询入组情况可能并不能给我们太多的指导意义,而RW的确定还有赖于各地区或者一定范围内测算的结果),如果通过软件/小程序等方式将《细分组方案1.0》的内容整合起来,将会更快速地找到DRG组,并且判断填写的其他诊断是否为“有效”的CC。
总结
无论是应对何种DRGs,提升硬实力,降低资源消耗,提高医疗质量,准确全面书写病历是最关键的路径。
现有的CHS-DRG分组方案虽然没有体现年龄的分段、性别的区别,也没有因为离院方式的不同而划分不同的细分组,对同一疾病的轻中重也暂未区分,但从前期DRGs应用于绩效评价与考核,可以看到的是DRGs测试的是医疗机构的硬实力(机构、学科的实际能力、医疗核心竞争力)与软实力(信息系统、病案首页书写)的综合体现。
《细分组方案1.0版》的公布可能会让我们意识到按DRG付费的时代即将来临,而我们的目光可能更多地转移到RW和费率上来,但DRGs核心内容不会变,其应用的根本目标仍是提高医疗资源利用率,降低医疗消耗(同一组病例的时间消耗和费用消耗指数是体现医疗效率的关键指标),提高医疗质量。DRGs用于医保支付,硬实力和软科学仍是缺一不可,但同时也应该看到DRGs对于降低医疗成本的驱动性,要将DRGs管理与规范诊疗、节约医疗成本相关联。也许DRGs的分组方案还会继续优化,继续扩展,要做好DRGs的应对措施,我们在以往的应对措施中,往往会提到三点:“找准科室定位,提升硬实力”、“准确书写首页”以及“提高编码水平”,现在需要再加一个“降低资源消耗”,便是应对CHS-DRG的最关键的路径。
最后还有一点要强调:利用《细分组方案1.0》中给出的618组DRGs及其分组方案的前提是病例能成功入组,超长住院日、超高费用以及主诊断和主手术不匹配等会导致病例无法入组的问题仍然是需要关注和避免的。
结束语
CHS-DRGs带给我们的启示与应对措施,我们暂且讲到这里,如何应对CHS-DRG也将是我们今后会持续面临的问题,在今后的工作中,我们会继续针对遇到的问题进行相关的分析和分享,敬请期待吧~
来源:武汉协和医院病案统计科
策划丨夏家红 李迪 孙扬
文稿 | 舒琴
编辑 | 孙扬 姜垚松


